眼科診療
目次
代表的な目の病気
疲れ目?
白内障

●白内障とは
目の中の水晶体というカメラでいえばレンズにあたる部分が濁ってしまいみえづらくなる目の病気です。
写真①のように茶目(虹彩)の真ん中が透明なのが正常な人の水晶体で、写真②のように白く濁っているのが白内障の水晶体です。お年をとるにつれ出てくる病気で遺伝とは関係なく誰でもお年になればかかる病気です。
●白内障になる原因
加齢による水晶体の高分子蛋白の影響と言われていますが、厳密に解明されてはおりません。食べ物やテレビの見すぎ等とも関係ないようです。ただ外傷やぶどう膜炎等の目の病気や糖尿病やアトピー性皮膚炎などで白内障が出てくる場合があります。
●白内障で見えづらくなった場合
残念ながら白内障は水晶体が濁るので光を感じる網膜に光が届きにくくなるので、どんなによいメガネをかけてもよく見えるようにはなりません。
●治療法
白内障の目薬があります。ただし濁った水晶体を透明にしてよく見えるようにする効果はなく、濁りの進行を押さえるものです。もし視力を上げたい場合は今のところ手術療法しかありません。現在は超音波で濁った水晶体を砕いて吸引し、眼内レンズを移植する方法が一般的で、目に点眼あるいは注射をする程度の麻酔でできます。
白内障手術についてはこちらをごらんください。
緑内障
●緑内障とは
主に眼圧という目の中に圧力が上がり視神経が障害され視野(見える範囲)が狭くなる病気です。
ただし眼圧が高くない場合でも視神経が障害されるタイプの緑内障もあります。
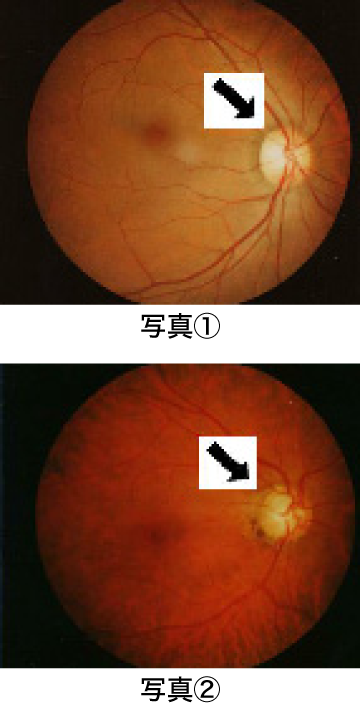
写真①が眼底という眼球の底を写したもので中央部のやや白い丸いものは視神経乳頭といい網膜の神経繊維の出入り口です。緑内障の視神経乳頭は写真②のようにやや凹んでいます。
小児、若年者も緑内障に罹ることはありますが40歳以上で罹患するケースが多いようで人口の3%以上の方が罹っているといわれています。
●眼圧とは
テニスボールを手に取ったことがあるでしょう。すぐにへこむ柔らかいもの、パンパンに硬いボールもあります。この凹み加減が圧力です。目玉を凹ます様に力を加えたその力加減が眼圧なのです。
眼圧が高いとあまり凹まず、低いと凹むので、空気を目の表面にあてたり特殊なプリズムレンズを当てて測ります。正常値は10~21mmHgです。
●血圧と眼圧の関係性
眼圧は血圧とは関係なく目の中の水(房水)の産生と排出の量的関係により決定されます。
血圧が高いから眼圧が高いということはありません。
●緑内障の症状
緑内障初期の自覚症状はほとんど無いといってもよく、痛み、かゆみ、充血などはありません。
眼圧が上昇していてもほとんど無自覚であることが多く知らぬ間に進行してしまうのです。
次第に緑内障が進行してきますと視野がかけてきますので何となく見づらいと感じはじめますが、このときはかなり視野障害が広くなっている状態です。
つまりわずかの視野障害ではほとんど自覚することはないのです。
もっと進行すると見づらさが増し視野の中心部が障害されると視力が下がります。
ただ閉塞隅角緑内障というタイプの緑内障では急に眼圧が上昇しものすごい眼痛、頭痛、吐き気がおこることがあります。これを急性緑内障発作といいます。
●緑内障で視野を回復できるか
緑内障で失った視野(見える範囲)は回復しないといわれています。そのため早期に発見し眼圧を下げ進行を止めることが一番大切なのです。
●治療法
眼圧の高いタイプの緑内障ではまず眼圧を下げる目薬で治療を始めます。
この目薬はいろいろな種類があり1種類で眼圧が下がらない場合は多種類をその人にあう様に組み合わせて処方します。
一般的には何種類も目薬をつけても眼圧が下がらない場合は眼圧を下げる内服薬を飲むことになります。
ただこの内服薬にはしびれなどの副作用があり長期に服用できないことがあります。
また、レーザーを虹彩のはじの部分に当て、眼圧を下げる治療法(SLT)もあります。
目薬、内服薬、レーザー等の治療でも眼圧が下がらない場合視野変化をみながら手術をすることになります。
眼圧が正常値のタイプの緑内障(正常眼圧緑内障)でもやはり眼圧をさげる方がよいと考えられているので眼圧降下の目薬を使います。
その上で視神経乳頭という目の神経の出入り口の血流を増加させる目的で血管をひらく内服薬を使うこともあります。
●緑内障の予防法
残念ながら予防措置は現在の段階ではありません。食べ物、テレビの見すぎ、疲れなどとは関係ないようです。
ですから早期発見、早期治療が緑内障の唯一の予防措置といえるでしょう。
40歳以上の方は年に1回、視力、眼圧、眼底検査を受けることをおすすめします。
当院では、緑内障の早期発見に役立つOCTを設置しております。
糖尿病網膜症
糖尿病網膜症とは、糖尿病が原因で目の中の網膜の血管が障害を受けて視力が低下する病気です。網膜とは、目の中に入ってきた光を刺激として受け取り、脳への視神経に伝達する組織で、カメラでいうとフィルムのはたらきをしています。
完全に治すことはできませんが、糖尿病の治療と同じく血糖値のコントロールを行い、症状の悪化を防ぐことを主眼にした治療が行われます。定期的な検診と早期の治療を行えば病気の進行を抑えることができますが、日本の中途失明原因の代表的な病気です。
花粉症(アレルギー性結膜炎)

●花粉症とは
樹木の花粉によるアレルギー反応で目がかゆくなったり、鼻水・くしゃみなどが出る症状を言います。
1年中何かしらの花粉が飛びますが、主にスギの花粉に苦しめられる方が多いようです。
●花粉症の原因となる樹木
スギ2~4月、ヒノキ3~4月、イネ4月~10月が花粉症の原因となる代表樹木と言えます。
その他、ハンノキやシラカバ、ブタクサなどでも多くの発症が見受けられます。
●花粉症の対処方法
花粉への接触を極力避けることが一番の対処となります。花粉情報をチェックし、花粉飛散が多い日の外出はなるべく避ける、また、外出の場合は保護メガネやマスクを着用し、帰宅時等は衣服に付いた花粉をよく払い落として入室するなど気をつける必要があります。
帰宅時のシャワーや部屋の掃除をまめに行う、また、空気清浄機も効果的です。充分な睡眠とバランスのとれた食生活で、体調管理にも心掛けましょう。
●治療法
発症前に抗アレルギー薬投与する初期(事前)治療、発症後の抗アレルギー薬・抗ヒスタミン薬・ステロイド剤等の投与による対処療法が代表的な治療です。
アレルギー反応を起こさないように体質改善を行う減感作療法も注目を浴びていますが、花粉症の根本的治療は確立されていないのが現状です。
◯初期治療
毎年かゆくなるなどの症状の出る方は
発症前に治療を!
「症状が出る前に受診してもしょうがない」とお考えにならないでください。
抗アレルギー薬を無症状の事前に投与することによりかゆみ等の症状が30%も軽減されるという報告があります。
【下図】抗アレルギー薬の事前投与によりヒスタミンというかゆみ等の症状を引き起こす原因となる物質を出す肥満細胞が沈静化され、いざ花粉が飛び込んできてもヒスタミン等の遊離物質があまり産生されず症状が出にくくなります。
これを膜安定化作用といいます。
この原理を利用して当クリニックでは1ヶ月前より抗アレルギー薬の点眼及び内服を実施しております。転ばぬ先の杖ならぬ、転ばぬ先の抗アレルギー薬です。
◯治療
今年も発症、初めて発症!
症状がでてしまった後の治療!
●現実的には対処療法
杉花粉の飛散はせいぜいゴールデンウイークまでなのでとりあえず症状を押さえる、つまり花粉に対するアレルギー反応を軽減させる、抗アレルギー薬、抗ヒスタミン薬、ステロイド剤がありそれぞれ点眼薬(目薬)、点鼻薬(鼻をシュっシュと噴霧する薬)、内服薬があります。それぞれ組み合わせて各人に対して処方します。
●治療のプロトコール
副作用が少なく安全に使えるメリット
ステロイドの局所投与か、抗アレルギー薬の内服か目の症状だけならステロイドの点眼も効果大、目も鼻もあれば内服か。
このレベルまで投薬すれば90%の人は症状がかなり軽くなるはずです。
抗アレルギー、ステロイドの局所投与をしてさらに抗ヒスタミン内服
最後は抗アレルギー、ステロイドの局所投与に加え抗ヒスタミン剤+ステロイド内服
また患者さんの要望、たとえば「とにかくすぐかゆみを止めてくれ」等により治療法が最初からステロイド剤を投与する場合もあります。
●使用される薬剤の一般的副作用
| 薬剤名 | 副作用 |
|---|---|
| 抗アレルギー点眼薬 | しみる。軽度角膜障害等ありますが大した副作用はありません。 |
| 抗ヒスタミン点眼薬 | しみる。 |
| ステロイド点眼薬 | 眼圧上昇、白内障誘因など長期に投与すると副作用あり眼圧チェックはこまめに。 |
| 抗アレルギー内服薬 | 眠気。運転する人は要注意。(眠くなりにくいタイプの薬もあります) |
| 抗ヒスタミン内服薬 | 眠気。運転する人は要注意。 |
| ステロイド内服薬 | 糖尿病になりやすくなる。ばい菌に感染しやすい。 |
結膜炎(感染性結膜炎)
感染性結膜炎の原因は、大きく分けて「細菌による感染」と「ウイルスによる感染」(はやり目・プール熱など)があります。細菌やウイルスが目に感染し、まぶたの裏側と結膜(眼球の表面を覆っている白目の部分)に炎症を起こす病気です。
主な症状は、涙がでる、目がゴロゴロする、目やにがでる、目が赤く充血しているなどですが、のどの痛みや発熱といった風邪に似た症状を引き起こすこともあります。
結膜炎の種類によっては感染力がとても強い場合があります(流行性角結膜炎)ので、子どもの場合は登校を控える等、感染の拡大予防についてもお伝えします。
結膜下出血
結膜下出血とは、結膜(眼球の表面を覆っている白目の部分)の下の小さい血管が破れて出血し、血液がたまることで白目部分が赤く染まっている状態です。少し目がごろごろしますが痛みなどはなく、眼球内部に血液が入りませんので視力低下の心配もありません。
出血は1~2週間(強いものでは2~3カ月)ぐらいかかりますが自然に吸収されます。ほとんどの場合心配はいりませんが、点眼薬を使用することで根本的治療・予防的治療ができる場合もありますのでご相談ください。
ものもらい
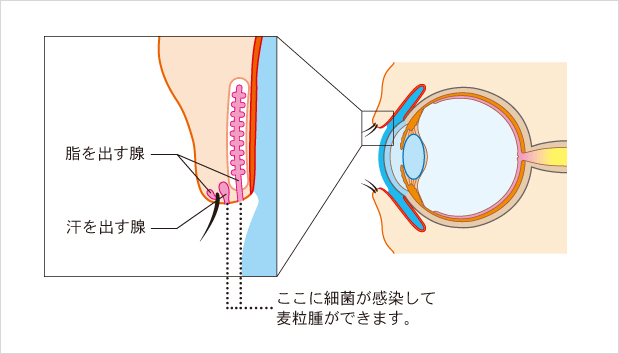
ものもらいとは、まぶたにある脂や汗を出す腺に細菌が感染して起こる急性の化膿性炎症のことです。学術的には「麦粒腫(ばくりゅうしゅ)」といいます。
まぶたの一部が赤く腫れ、まばたきをしたり指で押したりすると痛みがあります。
患部が広がると、まぶた全体が腫れ、目やにが出ます。目がかゆい、目が赤い、目がゴロゴロするなどの症状もみられます。数日で皮下にうみがあらわれ、放置すると皮膚が破れてうみが出ます。うみが出ると治ることが多いのですが重症化することもあります。
また、まぶたにしこりがあり痛みは無いものがあり、霰粒腫といいます。まぶたのマイホーム線に脂肪がたまり炎症をおこしているものです。点眼薬などで自然に消退して軽快することもありますが、切開手術をすることも多いです。
飛蚊症
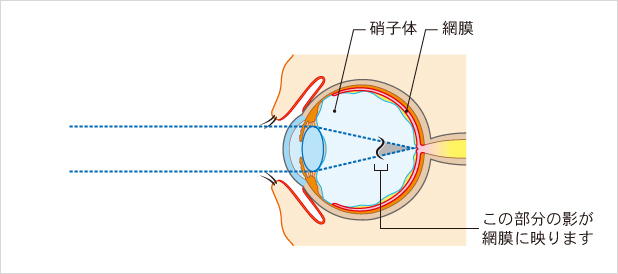
目の前で「黒い物が飛ぶ」ことを眼科では総称して飛蚊症と呼びます。人によって見える形や大きさはさまざまです。(蚊、ハエ、水玉、ゴミ、糸くずなど)
視線を動かすと追いかけてくるような動きをする場合もあります。症状が出る年齢もさまざまで、20代から症状を自覚する人もいます。
主に加齢による硝子体の濁りが原因ですが、突然この飛蚊症を発症したという方は注意が必要です。飛蚊症から、後部硝子体剥離、網膜剥離、硝子体出血、網膜の出血など様々な眼底疾患の発見につながることもありますので、飛蚊症を自覚されたら早めに眼科を受診し、精密検査を受け、放置して良いものかどうかを知ることは大切です。
※瞳(瞳孔)を点眼薬によって大きく広げて眼底検査を行う場合があります。
暫くの間(4~5時間程)見づらい、ぼやける、まぶしい等の状態になりますので、車や自転車の運転は控えるようにして下さい。
眼精疲労(VDT症候群)
パソコン等で目を使う作業を長時間続けることにより、目や全身に症状があらわれ、休息や睡眠をとっても十分に回復しない状態です。
ピントを調節する毛様体筋は自律神経によって支配されているため、目を使い過ぎて毛様体筋が疲れると自律神経のバランスが崩れて全身に症状があらわれると考えられています。
| 目の症状 | 目が重い、痛い、まぶしい、目がかすむ、乾いた感じがする、充血する、まぶたがピクピクする、まばたきが多くなる など |
|---|---|
| 全身の症状 | 頭痛、首や肩のこり、イライラ感、吐き気など |
ドライアイ
パソコンやスマートフォンの使用 、エアコン、コンタクトレンズ装用などにより、目を 保護するのに欠かせない涙の量が不足したり、涙の質のバランスが崩れて涙が均等にいきわたらなくなる病気です。
目が乾いた感じがする、目がごろごろする、物がかすんで見える、目が疲れるなどの症状がでます。
乾燥した目は、目の表面に傷がつきやすくなり、そのままにしておくと、目の表面だけでなく角膜や結膜の健康が損なわれる可能性があります。
視力検査
視力検査では複数の機器を使用し、遠視・近視・乱視などの屈折異常を検出したり、その状態でレンズを使って矯正したりします。
自分では目の調子がよいと思っていても、視力が変わっていたり、コンタクトレンズの着用による炎症があったり、目の病気などが見つかることがあるかもしれませんので、定期的に視力検査をすると良いでしょう。
目に違和感があるときは定期検査の時期を待たずに受診しましょう。
※目の病気は視力検査だけで判断することはなく、眼圧検査、眼底検査、視野検査などを行い、総合的な結果から診断されます。
眼圧検査
眼球の中は房水という液体によって圧力が保たれており、これを眼圧といいます。
眼圧検査は、眼の表面に空気を吹きつけることで、どの程度角膜が変形するのか測定して眼圧を測ります。痛みはありませんが、眼の表面に向かって「プシュッ」と空気を吹きかけるので驚いてしまう方は多いかもしれません。まばたきすると眼圧が高く測定されますので気をつけましょう。
眼圧が高い場合は緑内障の疑いがあります。逆に低い場合にも網膜剥離などの疾患が疑われます。
眼底検査(OCT・Optos)
眼底検査は、眼に光を当てて眼の奥(眼底)にある血管や神経の状態を調べる検査です。
左右交互に眼底カメラで写真を撮ります。(医師の指示で片目のみの時もあります)動脈硬化の程度、高血圧・糖尿病による眼の合併症や緑内障・白内障の有無などを調べます。
OCT検査は網膜の断層写真を撮り網膜の細部の病変が明らかになります。加齢黄斑変性症や黄斑浮腫の診断に有用です。
※瞳(瞳孔)を点眼薬によって大きく広げて眼底検査を行う場合があります。
暫くの間(4~5時間程)見づらい、ぼやける、まぶしい等の状態になりますので、車や自転車の運転は控えるようにして下さい。
視野検査
視野計の内側に顔を固定して中心のマークを見つめ、周辺に出現する小さな光が見えたら、手に持っているボタンを押して、視野の範囲や欠落部を調べます。片目ずつ行い、両目の検査が終わるまでに10~20分程かかります。
眼を動かさずに見えている範囲(視野)での光の見え方を検査して、視野の欠け具合を見ます。視野の欠け具合の有無や視野障害の程度から緑内障の進行具合を判定します。



